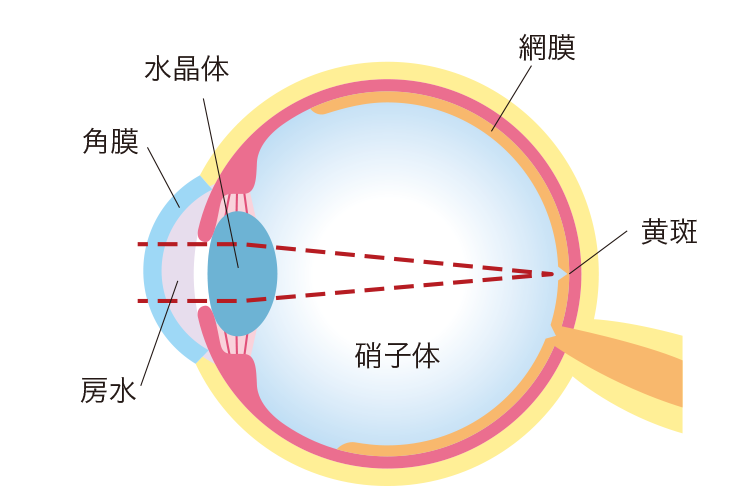
眼球の断面図 光の通り道
網膜は、眼球の奥の一番内側にある薄い膜であり、カメラでいうフィルムに相当する組織です。光はまず角膜を通って眼球に入り、内部の液体である房水を通ります。次に水晶体で屈折して、ゲル状の硝子体を通り抜けて網膜に像を結びます。網膜には光を感じるセンサーの役割を持った視細胞があり、光の刺激を信号に変えて脳に映像が伝えられます。網膜の中心部には、ものをはっきり見るのに重要な黄斑(おうはん)があります。黄斑は視細胞が多く集まっており、細かいものを判別したり、文字を読んだりするのに大切な場所です。この部位に病気が起こると、とくに重大な視力障害につながります。
網膜では、血管から出血するもの、孔が開いたりはがれたりするもの、神経や細胞が変性するものなど、さまざまな病気が起こることがあり、視力が低下したりものが歪んで見える、視野が欠けるなどの症状が起こります。また、網膜の機能は一度失われてしまうと回復が難しい場合が多く、早期発見・早期治療が非常に大切です。
主な網膜疾患
- 加齢黄斑変性
- 糖尿病網膜症
- 網膜静脈閉塞症
- 網膜裂孔・網膜剥離
- 黄斑前膜
- 黄斑円孔 など
加齢黄斑変性

網膜の中心にある黄斑の機能が、加齢などが原因で異常をきたし、視力に障害が現れるのが加齢黄斑変性です。欧米では中途失明原因の上位に位置する疾患で、日本でも高齢化や食事の欧米化などによって、増加傾向にあります。
加齢黄斑変性には、「萎縮型」と「滲出型(しんしゅつがた)」があります。「萎縮型」は黄斑の細胞が加齢により変性して萎縮が起こるものです。ゆっくりと進行し、急激な視力低下はありません。一方「滲出型」は、網膜の外側にある脈絡膜に新生血管という異常血管が発生し、網膜に伸びてきます。新生血管は破れやすく、血液中の成分が漏れたり、出血が起こったりして黄斑に水分がたまり(滲出性変化)、加齢黄斑変性が発症します。
日本では滲出型加齢黄斑変性が多く、治療が行われるのも滲出型です。萎縮型は残念ながら有効な治療法がありません。
加齢黄斑変性は視野の中心部の見え方に異常が現れるのが特徴で、見たいところが見えにくくなってしまいます。中心が暗く見えたり、欠けて見えたりする、歪んで見えるなどの症状があらわれ、生活に支障をきたします。中心部以外の見え方は正常であり、全く見えなくなってしまうわけではありません。片方の目に発症しても両目で見ていると気づかないこともあります。
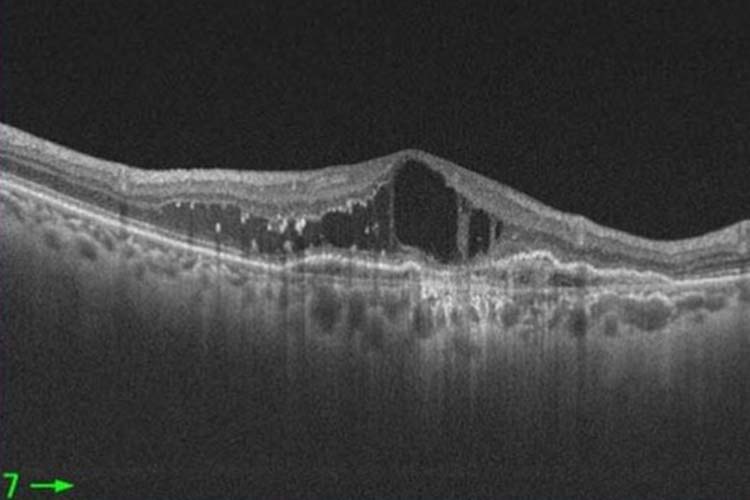
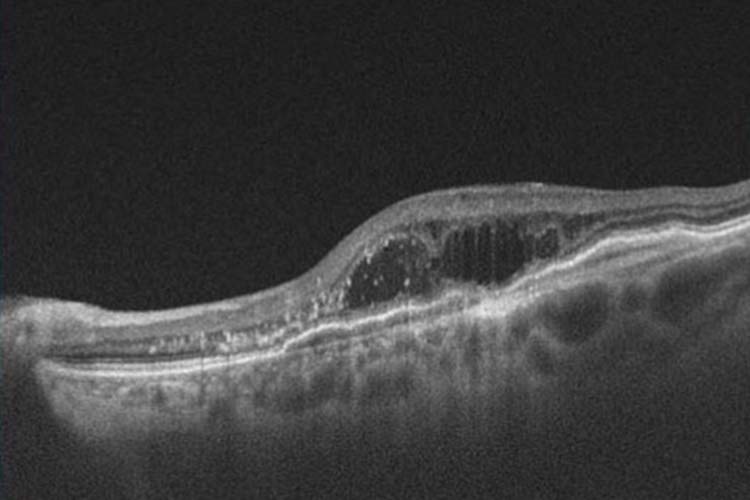
加齢黄斑変性 OCT画像
加齢黄斑変性はアムスラーチャートと呼ばれる格子状のチェックシートを用いたり、眼底検査やOCT(光干渉断層計)を行ったりして診断します。滲出型加齢黄斑変性の治療は、原因物質であるVEGFという物質のはたらきを阻害する抗VEGF薬を、硝子体に直接注射する抗VEGF療法が中心です。そのほかには、レーザーによって新生血管を閉塞させる光線力学的療法(PDT)やレーザー光凝固術などがあります。萎縮型に関してはまだ確立した治療法がなく、禁煙や生活習慣病の改善によって、進行の抑制を図ります。加齢黄斑変性の進行予防に有効とされるサプリメントを使用することもあります。
※当院では抗VEGF療法はおこなっておりません。必要な場合は治療可能な医療機関へ紹介致します。
サプリメント「オプティエイドML MACULAR」
アメリカ国立眼研究所により行われた研究において、ルテイン、ゼアキサンチン、ビタミンC、ビタミンE、亜鉛、銅を摂取することにより、加齢黄斑変性への進行を減少させるという結果が得られました。
オプティエイドML MACULAR は、これらの成分を配合した複合サプリメントです。本製品はあくまでも機能性表示食品であり、抗VEGF療法のような治療効果はありませんが、加齢黄斑変性の発症率を下げる効果が期待できます。そのため、加齢黄斑変性の家族歴がある方や、片目に加齢黄斑変性を発症している方には、新たな発症や反対の目の発症を予防するために、サプリメントの利用を強くお勧めします。
オプティエイドML MACULAR料金(税込)
- オプティエイドML MACULAR
- 3,600円
内容量:90粒
摂取目安量:1日あたり3粒を、かまずに水またはぬるま湯でお飲みください
糖尿病網膜症
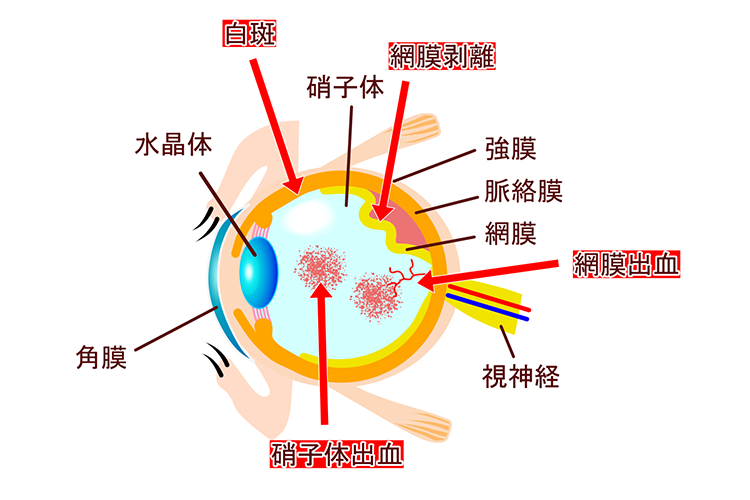
糖尿病網膜症は、腎症・神経障害と並んで糖尿病三大合併症のひとつに数えられています。
糖尿病で血糖値が高い状態が続くと、網膜にはりめぐらされている細かい血管(毛細血管)がダメージを受けます。初期には毛細血管瘤という血管のこぶができ、そのこぶが破裂すると出血して血液の成分が漏れ出します。それが繰り返されることでさらに血管の障害が進行して、血管が狭くなったり詰まったりすることで網膜に酸素や栄養が届きにくくなり、新生血管が発生します。新生血管は非常にもろく、出血や血液成分が漏れ出したり、網膜剥離を起こしたり、黄斑部にむくみ(浮腫)が出たりして、さらに障害が進行してしまいます。
糖尿病は進み具合により、大きく三段階に分けられます。
単純網膜症
毛細血管が膨らんでできる毛細血管瘤、小さな点状出血、血管から血液中の成分が漏れて網膜にたまる硬性白斑がみられます。この段階では、視力に影響することはほとんどなく、血糖コントロールを改善することで自然に治ることもあります。必要に応じてレーザー光凝固術を行うことがありますが、多くの場合血糖コントロールなどの内科的治療を行い、経過観察をします。
増殖前網膜症
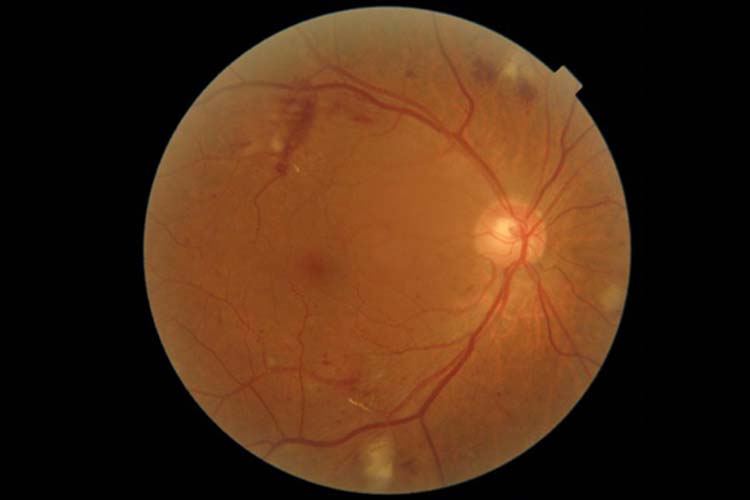
増殖前網膜症
自覚症状はありませんが、
レーザー光凝固が必要な状態です
単純網膜症から進行すると、血管がさらに壊れて、軟性白斑という白いシミが目立つようになります。血管が詰まって血流が悪い状態(虚血 きょけつ)が生じることで、網膜に酸素や栄養が行きわたらなくなります。この段階まで進行しても視力に影響はほとんどでませんが、網膜の虚血は新生血管ができる前段階であり、危険な状態となっています。増殖前網膜症の時期になるとレーザー光凝固が必要になってきます。
増殖網膜症
網膜の虚血が進行すると、その場所に新生血管ができてきます。新生血管は破れやすくさらなる出血を起こしたり、目の中に立ち上がるように伸びて硝子体内で増えることがあります。硝子体内で新生血管が破れると硝子体出血となり、急激な視力低下を引き起こします。また、血管と線維による増殖膜が生じると、網膜が牽引されて網膜剥離が起こります(牽引性網膜剥離)。さらに進行すると、新生血管により眼球内の水(房水)の流出が妨げられて眼圧が上昇する血管新生緑内障が起こることがあります。
増殖網膜症の早期の段階であれば、レーザー光凝固によって進行を遅らせたり、病状を落ち着かせることができます。硝子体出血が起こったり、増殖膜ができてしまった場合は、硝子体手術が必要となります。
糖尿病黄斑浮腫
糖尿病網膜症の合併症として、黄斑部にむくみが生じる糖尿病黄斑浮腫が生じることがあります。これは網膜症の進行具合に関わらず発症する可能性があり、視野の中心が影響を受けて、視力低下、ものが歪んで見える、かすんで見えるなどの症状が起こります。
治療には、血管からの成分の漏れや新生血管の発生を抑える抗VEGF薬の注射、ステロイドの注射、レーザー光凝固があります。
当院では、レーザー光凝固、ステロイド注射を行っていますが、抗VEGF薬の注射や硝子体手術は行っておりません。必要な場合は治療可能な医療機関へ紹介致します。
網膜静脈閉塞症
網膜は、はりめぐされた血管(動脈、静脈、毛細血管)により酸素や栄養分がいきわたり、機能が保たれています。網膜静脈閉塞症は、網膜の静脈が詰まってしまう(閉塞)病気です。網膜の循環が障害され、網膜の血管が広がったり、蛇行したり、出血したりします。また、血液中の成分が網膜にたまり、むくみ(浮腫)が生じることがあります。
網膜静脈閉塞症は、動脈硬化と深い関連があり、高血圧、腎臓病、糖尿病などで発症の危険性が高いといわれています。年齢とともに発症しやすくなり、50代以降に増えてきます。
網膜静脈閉塞症の種類
網膜静脈閉塞症には、どの部分で静脈が詰まるかによって、2種類に分類されます。
網膜静脈分枝閉塞症
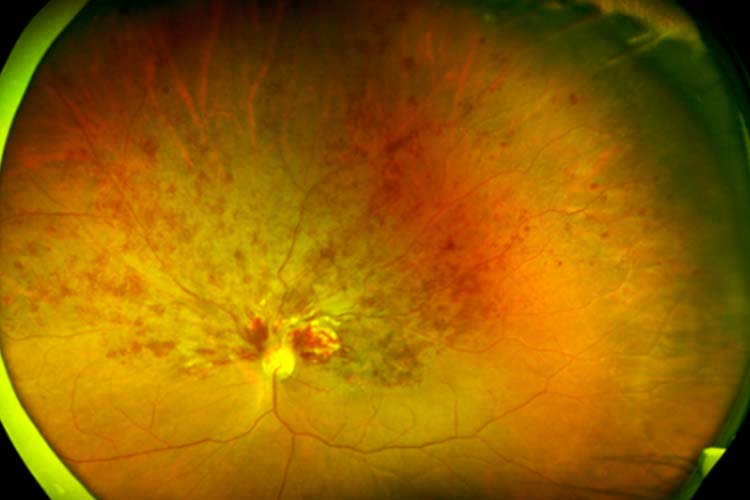
網膜静脈分枝閉塞症 眼底写真
網膜内の枝分かれしている静脈が詰まって発症します。詰まった部位が抹消であれば自覚症状がほとんどないか、軽症ですみます。出血や浮腫が黄斑におよぶと、視力低下やものが歪んでみえるなどの症状が起こります。
網膜中心静脈閉塞症
網膜のすべての静脈が一本にまとまる網膜中心静脈が詰まって発症します。網膜中心静脈が完全に閉塞する「虚血型」では、網膜全体に出血や浮腫が起こり、急激に視力が低下します。網膜中心静脈が完全に詰まっていない場合は、網膜の出血や視力低下が軽度な「非虚血型」といわれ比較的軽症ですむこともあります。
網膜静脈閉塞症の検査
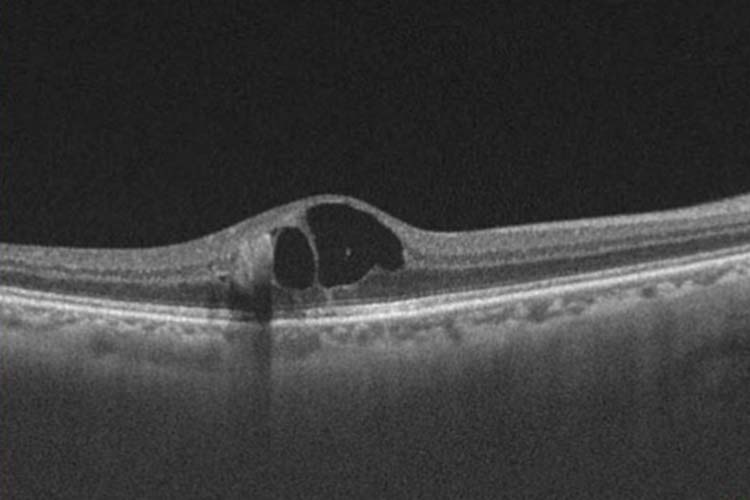
網膜静脈分枝閉塞症による黄斑浮腫
OCT画像
眼底検査やOCT(光干渉断層計)、OCTアンギオグラフィー(光干渉断層血管撮影)などを行います。OCTで網膜の断面の状態を調べることによって、黄斑浮腫の状態がわかります。OCTアンギオグラフィーは血流の状態を知ることができるため、血管が詰まって血流障害が生じている範囲の把握や、新生血管の有無などがわかります。
網膜静脈閉塞症の治療
網膜静脈分枝閉塞症
視力の低下がなく、見え方に異常がない場合は、経過観察します。出血が黄斑におよんで黄斑浮腫が生じた場合には視力低下が生じるため、浮腫をとり除く治療をします。治療には抗VEGF薬の注射、ステロイドの注射、硝子体手術、レーザー光凝固などが行われます。
網膜中心静脈閉塞症
非虚血型で黄斑浮腫が生じていない場合は、循環改善薬の内服を行い経過観察します。黄斑浮腫が生じた場合には、網膜静脈分枝閉塞症と同様に、抗VEGF薬の注射、ステロイドの注射、硝子体手術、レーザー光凝固などが行われます。また、新生血管の発生を予防するために網膜全体にレーザー光凝固を行うことがあります。
飛蚊症・網膜裂孔・網膜剥離
眼球の内部には、網膜に接して存在する透明なゼリー状の物質があり、これを硝子体といいます。硝子体は加齢とともに成分が変化して液体とゲル成分に分離していき、ゲル成分の中に濁りが生じることがあります。目に光が入ってきたときに硝子体の濁りの影が網膜に写り、この影を自覚するのが飛蚊症です。また、網膜から硝子体が離れてくることを後部硝子体剥離といい、これが起こると飛蚊症の自覚症状がさらにはっきりします。
飛蚊症や後部硝子体剥離は加齢による生理的変化であり、心配はありません。しかし、硝子体と網膜の癒着が強い場所があると、後部硝子体剥離の際などに、硝子体によって網膜が引っ張られて網膜に孔(網膜裂孔)が生じることがあります。網膜裂孔ができて時間が経過すると、硝子体の液体成分が裂孔から網膜の下に入り込み、網膜がはがれてきます。これを網膜剥離といいます。
網膜裂孔・網膜剥離の治療
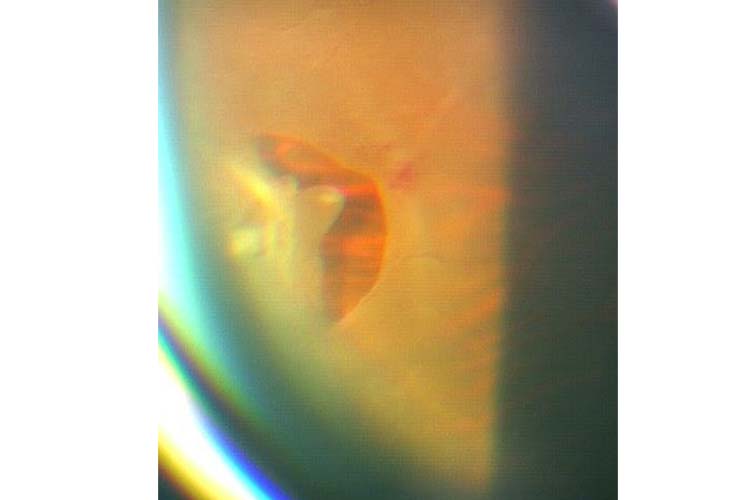
網膜裂孔
飛蚊症を自覚しても、網膜裂孔などの異常がなければ経過観察をします。
網膜裂孔が認められた場合、網膜剥離が起こっていなければ、網膜裂孔の周囲をレーザー光凝固を行い固めることによって、網膜剥離への進行を抑えることができます。
網膜剥離が起こってしまったら、手術が必要となります。網膜剥離の手術には、眼球の外部から行う手術(バックリング手術)と、内部から行う手術(硝子体手術)の二つの手術方法があり、網膜剥離の症状に応じてどちらかの方法を選択します。
黄斑前膜
網膜の中心にある黄斑の表面に、セロファンのような薄い膜が形成されて網膜の形に影響を及ぼすものが黄斑前膜です。硝子体と網膜との関係によって生じます。
黄斑前膜により網膜の変形が生じると、ゆがんで見える、ものが大きく見える(大視症)、視力低下などの症状が起こります。
黄斑前膜の治療
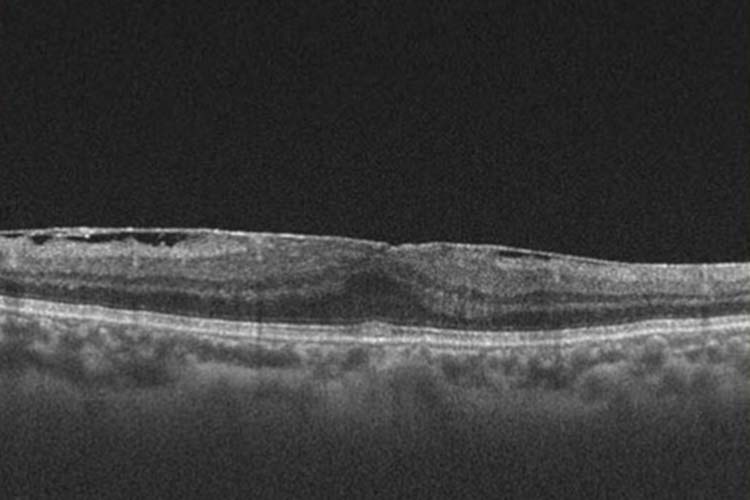
網膜前膜 OCT画像
黄斑前膜は進行が遅く、すぐに失明することはありません。そのため、症状が軽い時期であれば経過観察をしますが、症状が進行して、ゆがみや視力低下が悪化すると硝子体手術を検討します。手術では、眼内に器具を挿入して硝子体を切除した後に、黄斑前膜をピンセットではがしてとり除きます。
網膜疾患の検査について
網膜の疾患には、一度障害されると完全に回復しないものも多く、治療が遅れるとさらに視機能に悪い影響が残りやすくなってしまいます。できる限り早期に発見し、治療を開始することが、よりよい視機能を保つのに重要です。当院では各種検査機器を導入し、網膜疾患の早期発見に努めています。
OCT(光干渉断層計)

OCT及びOCT
アンギオグラフィー撮影装置
DRI OCT Triton トプコン社
OCTでは、近赤外光を照射することにより、網膜の三次元構造を撮影することができます。それにより、網膜の断面の状態を把握したり、網膜や視神経の厚みを正確に測定することができるようになりました。従来の眼底カメラでは網膜の表面の情報しか得られませんが、OCTにより網膜の立体構造がわかるようになり、より早期に病気を発見したり、病気の進行、治療効果の判定を正確に行うことが可能になりました。検査時には、専用の台に顎をのせて、中に表示されているマークを見ていただくだけで、散瞳(点眼薬で瞳孔を開く)しなくても短時間で撮影できるため、負担なく検査を行うことができます。
加齢黄斑変性 OCT画像
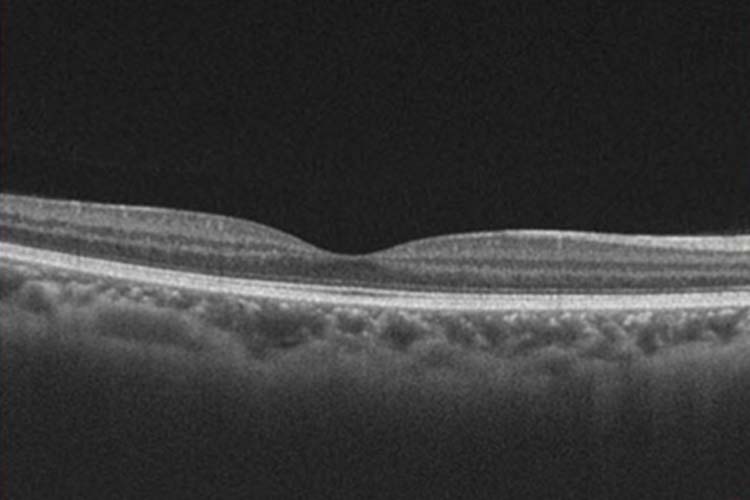
正常網膜断面 OCT画像
OCTアンギオグラフィー(光干渉断層血管撮影)
OCTアンギオグラフィー(光干渉断層血管撮影)は、血管内の赤血球の動きをとらえることにより、網膜の血管構造を写しだします。血管の詰まりや血流の状態、新生血管の有無などを知ることができます。また、三次元の情報が得られることにより、網膜のどの層の血管に異常があるかを知ることができます。
従来は網膜の血管を調べるためには、蛍光眼底造影検査を行っていましたが、検査前に造影剤を点滴する必要があり、アレルギー反応の心配があるなど患者さんの負担となっていました。しかしOCTアンギオグラフィーでは造影剤の必要がなく、安全に短時間で検査を行うことができます。
検査方法はOCT(光干渉断層計)と同様で、専用の台に顎をのせて、中に表示されているマークを見ていただくだけです。撮影は片目ずつ行います。器械が直接目に触れることもなく、数分で行うことができます。
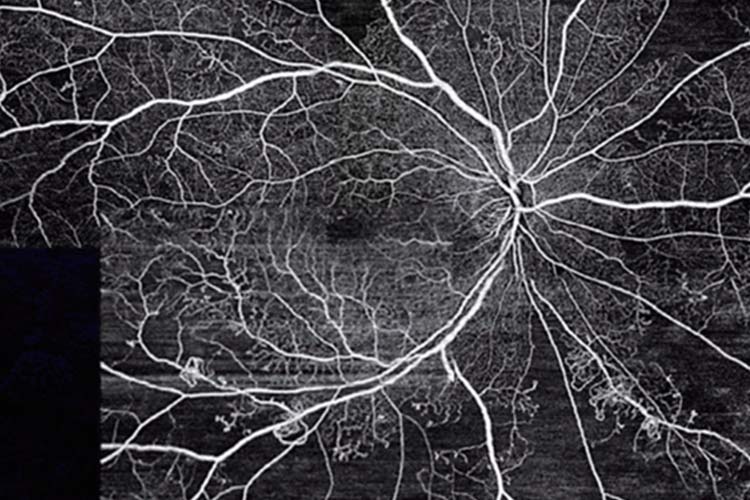
糖尿病網膜症の
OCTアンギオグラフィー
周辺部の広い範囲の血管が詰まり血流障害が起きていることがわかります。
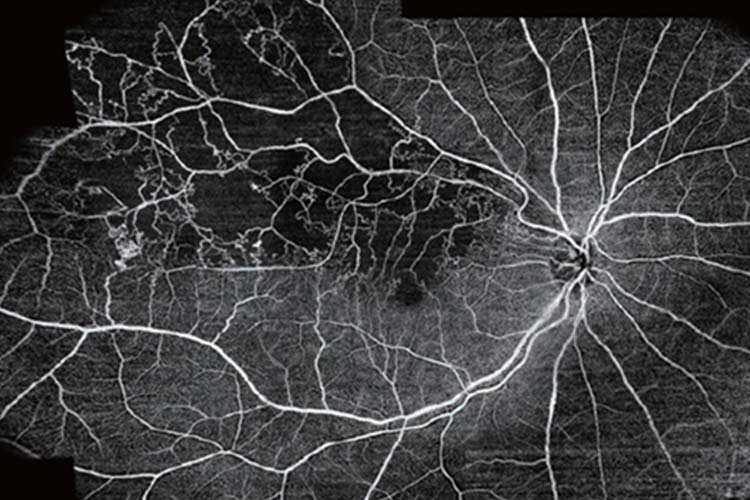
網膜静脈分枝閉塞症の
OCTアンギオグラフィー
網膜中心から上方にかけて血管が詰まって血流障害が起きていることがわかります。
広角眼底カメラ検査
Optos社製Daytona Next
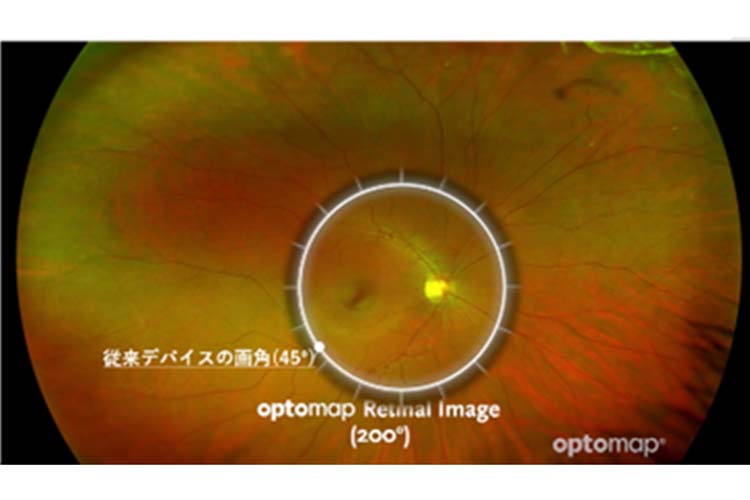
中心の円が従来の眼底カメラで撮影できる範囲です。
従来と比較して広範囲の撮影をすることが可能です。
当院では広角眼底カメラ、Optos社製Daytona Nextを導入しています。通常の眼底カメラでは中心約45度の範囲を撮影するのに対して、本機は200度の広い範囲を撮影することができます。このため、網膜の約80%の領域を高解像度で観察することが可能となり、従来の検査機器では観察困難だった網膜周辺部の病変も、見逃さずに捉えられるようになっています。
従来の眼底検査では、散瞳(点眼薬で瞳孔を開く)が必要なため、検査に時間がかかり、検査後は自動車の運転をすることができません。これに対して、広角眼底カメラは散瞳の必要がないため、負担なく検査が可能で、検査後に自動車の運転が可能です。
広角眼底カメラは、糖尿病網膜症などの微細な網膜出血、網膜剥離の原因となる網膜周辺部の網膜裂孔の検出能力に優れており、網膜疾患の範囲の把握や治療効果の評価など、さまざまな疾患の検査において有用な情報が速やかに得られます。ただし、すべての網膜の病状がわかるわけではありませんので、散瞳しての眼底検査必要になることもあります。
